アナフィラキシーについては平成26年に本学会がガイドラインを作成公開しており、誰でも学会HP上でダウンロードできます。救急医にとってはショック状態で搬入される患者において鑑別すべき重要な疾患の1つであり、アレルギーを専門とする医師にとっては「原因アレルゲンを知りたいのでぜひ特定してほしい」「どうしたら予防できるか」とコンサルトされる疾患です。小児科医においては食物アレルギー児を診療する中で(特に経口負荷試験)、隣り合わせで起こりうるので常に注意しておくべき疾患といえます。また、薬剤を原因として生ずるアナフィラキシーはあらゆる医師・歯科医師にとって知らずに済ますわけにはいかない疾患です。
疾患の定義は「アレルゲン等の侵入により、複数臓器に全身性にアレルギー症状が惹起され、生命に危機を与え得る過敏反応」です。アナフィラキシーに血圧低下や意識障害を伴う場合をアナフィラキシーショックといいます。
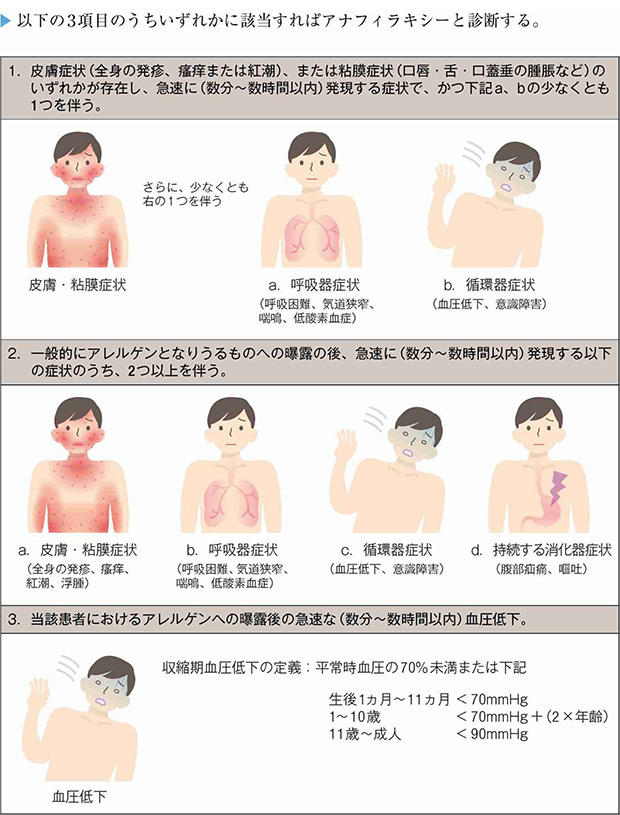
診断基準としては図1の通り3項目のいずれかに該当すればアナフィラキシーと診断します。
食物、医薬品、ハチ刺傷がアナフィラキシーの主な原因ですが、国内の発生件数としては食物が圧倒的に多く、小児では卵や牛乳、成人では小麦や甲殻類、果物が有名です。一方、死亡原因としては医薬品が多いという実態があります。
臨床的にアナフィラキシーを疑ったらバイタルサインの確認、周囲のスタッフを呼び集めつつ、直ちにアドレナリン0.3mg(小児では体重kg当たり0.01mg)を用意し、アナフィラキシーと診断したら直ちにこの量を筋注するとともに、酸素吸入や点滴を使うのが標準的な対応です。
これらの情報はガイドラインに書かれていますので、ぜひ一度読んでみることをお勧めします。そして、アドレナリンの投与量と筋注であることをぜひ覚えて(またはメモしておいて)下さい。目の前で患者さんがアナフィラキシーを起こした場合にガイドラインを捜さずに円滑に対応できることが必要です。
アナフィラキシーから回復した後、原因アレルゲンを特定し、適切な回避指導を行うことはアレルギーを専門とする医師の重要な役目といえます。検査の方法としては特異的IgE抗体測定や皮膚テスト(プリックテスト)があり、このHP内で概略を知ることができます。
図1 アナフィラキシーの診断基準(アナフィラキシーガイドラインより引用)